バレット食道とは
バレット食道とは、慢性的な胃酸や胆汁の逆流により、食道の粘膜が胃の粘膜に置き換わった状態のことです。
バレット食道のほとんどは、自覚症状がありません。
しかし、バレット食道が続くことで、食道がん(バレット腺がん)になるリスクが高くなるため、注意が必要です。
胃カメラで偶然、バレット食道を指摘されても、「症状がないため、心配ないだろう」と放置されている方が多くみられます。
バレット食道は、胃から食道の上のほうにむかって生じますが、バレット食道が長くなるほど、食道がんは生じやすくなります。
バレット食道から食道がんが発生する確率は、1年間で約0.5%といわれています。
一方で、近年、バレット食道は逆流性食道炎の増加に伴い、増加傾向にあり、今後は食道がんの数が増加することが予想されます。
バレット食道に関して、症状・日常生活で気をつけることや、がんになる確率などの細かい情報まで、消化器病専門医・内視鏡専門医・胃腸科専門医である院長が、分かりやすく・詳細に解説していきます。

バレット食道の原因
バレット食道は、胃酸や胆汁が食道へ逆流することで生じます。
そのため、
- 胃と食道のつなぎ目がゆるくなる状態
- 胃酸の分泌が増える状態
- 腹圧がかかる状態
でバレット食道が発生しやすくなります。
以下の病気・リスク因子があることで、バレット食道を起こしやすくなります。
バレット食道の原因となる病気
- 胃食道逆流症(GERD)
- 逆流性食道炎
- 食道裂孔ヘルニア
該当する病気が多くなるほど、バレット食道が生じやすくなります。
バレット食道のリスク因子
- 肥満
- 加齢(50歳以上)
- 男性
- 家族歴
- タバコ(喫煙)
中年以降でメタボ体型の方は、胃食道接合部にゆるみが生じて、胃酸が逆流してしまいます。
タバコは、逆流性食道炎の原因にもなります。
- ピロリ菌の除菌治療後
- 早食い
- 暴飲・暴食
- 脂肪分の多い食事
- 刺激物(香辛料)の多い食事
- ストレス
ピロリ菌は胃酸を中和しているため、除菌を行うことで、それまで中和されていた胃酸のぶんだけ胃酸が増えて、バレット食道を起こしやすくなります。
また、早食いをすることや食べ過ぎ、アルコールの多飲は胃酸の分泌を増やします。
カレーライスや担々麺、激辛料理、ハンバーガーなどの脂肪分が多い食事や、刺激物の多いの食事で、胃酸が過剰に分泌されます。
寝不足などの身体的ストレスや、仕事や家事などでの精神的ストレスが原因で、胃酸の分泌が増えます。
- 加齢
- 不規則な食事時間
- 姿勢の悪さ(猫背、腰が曲がっている)
- 腹圧の上昇(妊娠中、便秘、肥満)
- 胃の手術後 など
加齢により、胃食道接合部にゆるみが生じやすくなります(食道裂孔ヘルニア)。
食事時間が不規則だと、胃と食道のつなぎ目の括約筋がゆるくなります。
また、体脂肪が溜まりやすくなり、肥満の原因となります。
猫背や腰が曲がってしまうことで食道裂孔ヘルニアが生じるため、常に胃液が逆流しやすくなります。
また、妊娠中や便秘、肥満の方は、常に腹圧がかかっているため、胃液が逆流しやすくなります。
高血圧の治療で用いられるカルシウム拮抗薬でも、胃食道接合部の括約筋がゆるくなります。
食道裂孔ヘルニアとは?
食道裂孔ヘルニアとは、胃と食道のつなぎ目がゆるくなった状態のことです。
女性に多く、高齢になるほど食道裂孔ヘルニアになりやすくなるという特徴があります。
食道裂孔ヘルニアになることで、バレット食道や逆流性食道炎を引き起こしやすくなります。
基本的に無症状ですが、GERDにより胸焼けや食後の腹痛を伴います。
食道裂孔ヘルニアの内視鏡画像
こちらは、胃のなかでスコープを反転させて、食道のほうを見ている画像です。
食道と胃のつなぎ目が、胃の一部とともに横隔膜より上に突出しています。
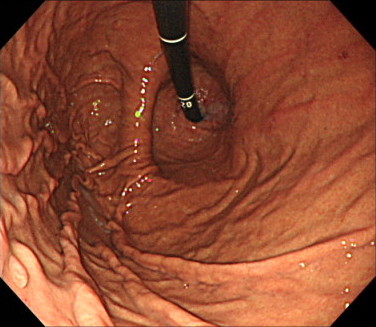
※正常な食道と胃のつなぎ目
胃と食道のつなぎ目(黒いスコープの根元)が、
しっかりときつく締まっているのがわかります。
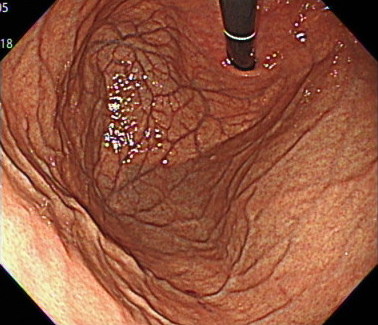
バレット食道の症状
バレット食道だけでは、ほとんどが無症状です。
ですが、胃酸や胆汁の逆流で食道の粘膜に炎症が起こることで、逆流性食道炎と同様に、以下の症状を引き起こします。
- 胸焼け
- 呑酸感(どんさんかん)
- 食事の際のつかえ感
- 食後の不快感・げっぷ
- のどの痛み
- 咳(せき)
- 喘息のような症状
- 嗄声(させい):声がかすれる
症状の出方や、持続期間には個人差があります。
バレット食道の検査
バレット食道の診断ができるのは、胃内視鏡検査(胃カメラ)だけになります。
胃カメラで、食道の粘膜が胃の粘膜に置き換わっているかどうかを確認します。
バレット食道の内視鏡画像
まずは正常な胃と食道のつなぎ目(胃・食道接合部)の内視鏡画像を見ていきましょう。
通常、胃・食道接合部は、円形の形ををしています。
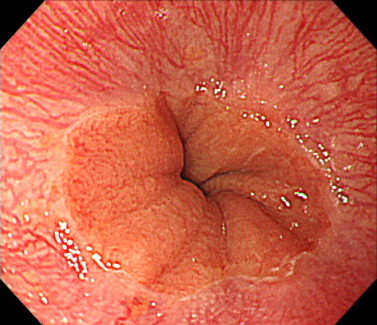
こちらがバレット食道(SSBE)の胃カメラ画像です。
胃・食道接合部の下のほうに伸びているバレット食道を確認できます。
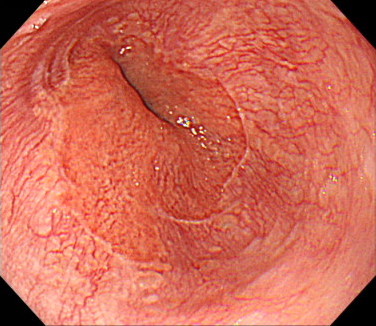
こちらもバレット食道(SSBE)の内視鏡画像です。
胃・食道接合部の上と下それぞれにバレット食道を認めます。
この伸びている部分が長くなればなるほど、食道がん(バレット腺がん)のリスクが高くなります。
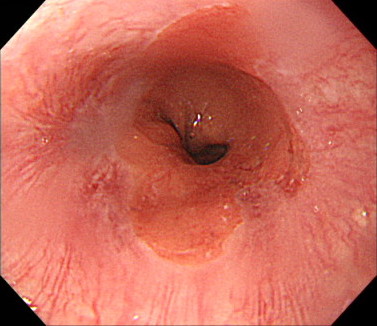
バレット食道の診断
バレット食道を認める場合、その長さが重要です。
狭帯域光観察(NBI)を併用して、バレット食道の長さを測定します。
また、バレット食道のなかに食道がんができているかどうかを確認します。
バレット食道内に、わずかな凹凸や色調変化がないかどうかを、拡大観察を行いながら評価します。
バレット食道のNBI画像
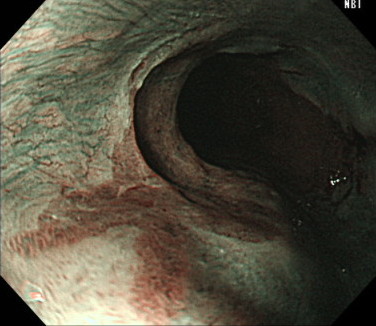
バレット食道の種類
バレット食道は胃カメラで診断していきますが、長さによって以下の2種類に分けられます。
LSBE (long segment Barrett's esophagus):
長さが3cm以上で全周性のもの
SSBE(short segment Barrett's esophagus):
長さが3cm未満か、非全周性のもの
日本では大多数がSSBEであり、その多くが1cm未満のものです。
バレット食道の長さが2倍になると、発がんリスクは1.7倍になるといわれています。
LSBEは日本ではまだ少ないものの、逆流性食道炎の増加や、肥満・食の欧米化が進んでいることから、今後、増加してくると予想されます。
実際の胃カメラ動画
実際に口から胃カメラを入れてどのように観察しているかを見ていきましょう。
当クリニックで行っている観察方法をご説明致します。
胃カメラは、バレット食道の診断や、食道がん(バレット腺がん)へのなりやすさを評価するために、最も有用です。
食道がんのリスク・がんになる確率
バレット食道の方で、欧米では、以下に該当する項目ががん化のリスク因子であるとしています。
(日本はLSBEの患者数が少ないため、リスクが統計上、まだできていません。)
- 男性
- 喫煙(タバコ)の習慣
- LSBE
食道がん(バレット腺がん)は、男女比が4:1と、男性に多いとされています。
喫煙者は、約2倍の発がんリスクがあり、喫煙本数が多いほどがん化のリスクが高まります。
バレット食道の長さが長いほど、がん化のリスクは高まります。
バレット食道全体では、1年間で約0.5%の方が、食道がんになるといわれています。
LSBEの方で食道がんになる確率は、1年間で1.2%の割合と報告されています。
バレット食道の治療
残念ながら、バレット食道を治す方法はありません。
一度、胃の粘膜に置き換わってしまった粘膜をもとの食道の粘膜には戻せないためです。
治療の目標は、症状を緩和させ、食道がん(バレット腺がん)を予防することです。
逆流性食道炎の症状がある場合や、LSBEを認める場合は薬物治療が必要となります。
胃酸や胆汁が食道へ逆流することで、バレット食道が生じるため、
- 胃酸の分泌を抑える薬
- 食道の運動機能を改善する薬
を使用が、治療のメインです。
その他、 - 漢方薬
- 食道の粘膜を保護する薬
- 胃酸を中和する薬(制酸薬)
などを患者さんの症状に合わせて、補助的に使用していきます。
ご年配で腰が曲がっている方は、常に胃酸が逆流しやすい状態が続いているため、強力な酸分泌抑制剤が必要となります。
バレット食道の治療薬の一覧
以下にメインで使用する治療薬の一覧をお示しします。

漢方薬
バレット食道で使用する漢方薬は以下のものがあります。
| 漢方薬 | 改善させる症状 |
|---|---|
| 六君子湯 | 食欲不振、吐き気・嘔吐 |
| 半夏厚朴湯 | 食道のつまり感 |
| 半夏瀉心湯 | げっぷ、胸焼け、消化不良 |
| 大建中湯 | お腹の張り(腹部膨満感) |
| 柴苓湯 | 吐き気、食欲不振 |
バレット食道の対処法
食べ過ぎや高脂肪食は、食道への逆流を増悪させるため、バランスの良い食事を維持することが、治療の基本になります。
生活習慣の改善
バレット食道を予防するために日常生活で避けること、やってはいけないこと、気をつけることとしては、以下のものがあります。日常生活で気をつけることの一覧
| 日常生活で避けること (やってはいけないこと) |
食事の際に気をつけること |
|---|---|
| ・おなかの締めつけ (コルセットやベルト など) ・重いものを持つ ・猫背(前屈姿勢) ・左を下にして寝る ・肥満 ・喫煙 ・腹圧をかける運動 ・ 筋トレ |
・暴飲・暴食しない ・早食いしない ・よく噛んで食べる ・夕食後すぐに横にならない ・寝る前に食事しない |
寝る3時間前までに飲食を済ませるように心がけましょう。
タバコ(喫煙)も症状を悪化させるので、症状が強いときには控えるようにしましょう。
左を下にして寝ると、胃酸が逆流しやすくなります。
夜に寝れなくなった場合、コップ一杯のぬるめの水もしくは白湯を飲んでみましょう。
症状を少なくする楽な姿勢として、右側を下にして寝ることが有効です。
右を下にすることで、胃酸が小腸へ流れやすくなります。
その他の対処法として、朝起きた時に呑酸感(口のなかが酸っぱい・苦い)と自覚される方は、寝る際に枕を少し高くして、上半身を少し上げることで予防が期待できます。
食習慣の改善
消化のいい食べ物、食べ過ぎ・飲み過ぎを避けたほうがよいものには、以下のものがあります。おすすめの食べ物・注意する食べ物の一覧
| ○消化の良いもの (おすすめする⾷べもの) |
✕消化の悪いもの (⾷べないほうがいいもの) |
|---|---|
|
|
生活習慣の改善、食生活の改善が治療効果にも大きく影響しますので、なるべく気をつけましょう。
胃カメラの検査頻度について
胃カメラを行う頻度は、バレット食道の方でも個人差があります。
- LSBEと診断されている方
- 逆流性食道炎もあり内服治療をされている方
は、年に1回の胃カメラが推奨されます。
SSBEと診断されている方で、自覚症状がない場合は、2,3年に1回のペースで問題ありません。
一方で、食道がんは自覚症状が出てきた時点で、すでに進行がんであるケースが多いのも事実です。
心配であれば人間ドックなどを通じて、年に1回定期的に胃カメラを検査していただくことをお勧め致します。
まとめ
バレット食道は炎症がない場合、無症状であり軽視されがちな病気です。
しかし、バレット食道が持続することで食道がんのリスクが高まります。
症状がある場合は、軽症であっても心配ないと過信せずに消化器内科へ受診しましょう。
また、バレット食道を指摘された方は、その後も定期的な胃カメラ検査を行うようにしましょう。
バレット食道で何かお困りのことがあれば、お気軽に当院へご相談ください。
参考文献:
胃と腸アトラスⅠ 上部消化管 第2版 医学書院
内視鏡診断のプロセスと疾患別内視鏡像-上部消化管 改定第4版 日本メディカルセンター
消化器内視鏡 第26巻 第10号 食道病変!これ1冊 東京医学社
胃と腸 第54巻 第5号 消化管疾患の分類 2019 医学書院
日本消化器内視鏡学会 バレット食道・食道癌の診断・治療の要点
日本消化器病学会 胃食道逆流症(GERD)診療ガイドライン 2021(改訂第3版)
日本癌治療学会 食道がん がん診療ガイドライン 第ⅩⅡ章 バレット食道およびバレット癌に対する診療




















